الالتهاب الرئوي Pneumonia
سنتعرف في هذا الموضوع على اسباب الالتهاب الرئوي وكيفية علاجه.
– المرض: الالتهاب الرئوي – ذات الرئة Pneumonia.
– التعريف بالمرض: هو التهاب حاد في أنسجة الرئة غالباً نتيجة عدوى.
– أنواع تصنيف المرض: يمكن تصنيف المرض بثلاث طرق:
- تصنيف تشريحي
- تصنيف سببي
- تصنيف اكلينيكي
التصنيف التشريحي:
- الالتهاب الرئوي الفصي: الاكثر انتشاراً
- يشمل التهاب فص او اثنين من الرئة
- السبب الاشهر لها العدوى بالبكتيريا العقدية (السبحية) الرئوية Streptococcus pneumoniae pneumococcus.
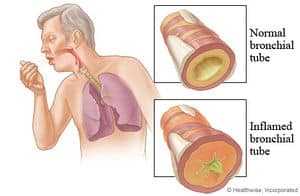
- الالتهاب الرئوي الشعبي:
- رقعي ، متعدد البؤر ، يتضمن إصابة كلا الرئتين
- يتسبب به العدوى ب:
- البكتيريا العنقودية الذهبية Staphylococcus aureus: غالبا تسبب في الالتهاب الرئوي بعد نزلات البرد.
- المستدمية النزلية Haemophilus influenzae – الكلبسيلة الرئوية Klebsiella pneumoniae
- عادة مايحدث نتيجة التهاب القصبات الهوائية بعكس الالتهاب الرئوي الفصي فيصيب الرئة السليمة.
التصنيف السببي (أسباب مرض الألتهاب الرئوي):
- الالتهاب الرئوي المعدي:
- الالتهاب الرئوي المعدي البكتيري:
- البكتيريا المكورة إيجابية الجرام :
- البكتيريا العقدية (السبحية) الرئوية Streptococcus pneumoniae pneumococcus: السبب الأشهر للاصابة بالالتهاب الرئوي.
- البكتيريا العنقودية الذهبية Staphylococcus aureus: السبب الاشهر للاصابة بالالتهاب الرئوي لدى كبار السن ومنخفضي المناعة
- البكتيريا العصوية سلبية الجرام :
- الزائفة (سودوموناس) Pseudomonas، هيموفيلس انفلونزا، ايشريشيا كولاي، كليبسيللا.
- الالتهاب الرئوي اللانمطي: (يحدث نتيجة الاصابة بالميكروبات منزوعة الجدار الخلوي):
- ميوكوبلازما ، كوكسيللا، ليجيونيللا، كلاميديا
- البكتيريا اللاهوائية: بببتوكوكس ، بكتيرويد
- السل: يعد السل من اسباب الاصابة بالالتهاب الرئوي، لكنه يعتبر منفصلا عن بقية الانواع نتيجة اختلاف الاعراض الناتجة وطريقة العلاج.
- البكتيريا المكورة إيجابية الجرام :
- الالتهاب الرئوي المعدي اللابكتيري:
- الفيروسي: الانفلونزا، الحصبة، ايبشتاين بار فيرس Epstein-Barr Virusc, الفيروس المضخم للخلايا Cytomegalovirus CMV، الهربس البسيط، كوكساكي coxsackie, فيروس كورونا coronavirus.
- الفطري: المتكيسة الرئوية الجؤجؤية pneumocystis carinii، هيستوبلازموزيس، اسبرجيلوزيس، كانديدا.
- الطفيلي: التوكسوبلازما.
- الالتهاب الرئوي المعدي البكتيري:
- الالتهاب الرئوي الغير معدي:
- الالتهاب الرئوي الكيميائي: غازات الحرب، أو استنشاق المواد الزيتية داخل الرئة.
- الالتهاب الرئوي الفيزيائي: نتيجة المعالجة بالاشعاع على الصدر.
- أمراض المناعة: الالتهاب الرئوي الذئبي.
التصنيف الالكينيكي:
- الالتهاب الرئوي المكتسب من المجتمع Community acquired pneumonia:
- يتسبب فيه العدوى ب:
- البكتيريا العقدية (السبحية) الرئوية Streptococcus pneumoniae pneumococcus: السبب الأشهر للاصابة به (80%).
- المستدمية النزلية Haemophilus influenzae .
- البكتيريا العنقودية الذهبية Staphylococcus aureus: غالبا تسبب في الالتهاب الرئوي بعد نزلات البرد.
- الالتهاب الرئوي اللانمطي: (يحدث نتيجة الاصابة بالميوكوبلازما ، كوكسيللا، ليجيونيللا أو كلاميديا).
- الفيروسات.
- كليبسيللا في مدمني الكحول.
- يتم تحديد شدة هذا النوع من المرض وبالتالي علاجه من خلال معيار كورب-65 CURB65 criteria:
- C Confusion0: التشوش الذهني (قلة درجة الوعي) (abbreviated mental test score => 8/10)
- U Urea: يوريا أقل من 7 ميلي مول/لتر
- R Respiratory rate: معدل التنفس (R) أكثر من أو يساوي 30.
- B Blood pressure: ضغط الدم الانقباضي SBP أقل من 90 ميليمتر زئبقي، الانبساطي DBP أقل من 60 ميليمتر زئبقي
- العمرأكبر من او يساوي 65
- المريض الذي به 3 من ال 5 خصائص التي بالاعلى يعتبر انه مصاب التهاب رئوي عنيف ويحتاج الى علاج خاص ويجب حجزه بالمستشفى.
- يتسبب فيه العدوى ب:
- الالتهاب الرئوي المكتسب من المستشفى Hospital-Acquired (Nosocomial) Pneumonia:
- يحدث بعد دخول المريض المستشفى بيومين ويعتمد تحديد سبب الاصابه وبالتالي علاج هذا النوع على:
- توقيت حدوث الالتهاب الرئوي للمريض وهو في المستشفى حيث يتوقف نوع الميكروب المسبب على توقيت الحدوث وبالتالي العلاج:
- حديث: دخل المستشفى منذ أقل من 5 أيام.
- متأخر: دخل المستشفى منذ أكثر من 5 أيام.
- مكان الاقامة بالمستشفى (عناية مركزه ام لا – تنفس صناعي ام لا)
- توقيت حدوث الالتهاب الرئوي للمريض وهو في المستشفى حيث يتوقف نوع الميكروب المسبب على توقيت الحدوث وبالتالي العلاج:
- الميكروب المسبب (يعتمد على توقيت الحدوث):
- توقيت الحدوث حديث: البكتيريا العصوية سلبية الجرام: سودوموناس، كليبسيللا، هيموفيلس انفلونزا.
- توقيت الحدوث متأخر: البكتيريا العنقودية الذهبية Staphylococcus aureus.
- الميكروبات اللانمطية: ليجونيللا (من الممكن ان تتواجد في نظام تكييف الهواء)
- أكثر من 90% من الالتهاب الرئوي المكتسب نتيجة التنفس الصناعي ( الميكانيكي) في العناية المركزة.
- هناك نوعان من الالتهاب الرئوي يتم التعامل مع هما ومعالجتهما كالالتهاب الرئوي المكتسب من المستشفى:
- الالتهاب الرئوي المصاحب للتنفس الصناعي Ventilator-Acquired Pneumonia VAP
- الالتهاب الرئوي المصاحب للرعاية الصحية Healthcare-Associated Pneumonia
- يتم تحديد شدة هذا النوع من المرض اذا كان المريض على جهاز التنفس الصناعي من خلال معيار سيبس CPIS معيار (معيار عدوى الرئة الاكلينيكي Clinical Pulmonary Infection Score):
- الحرارة
- عدد كرات الدم البيضاء
- افرازات القصبه الهوائيه
- تأكسجين الدم
- الأشعة السينية للرئة
- مزرعة البصاق من انبوبة القصبة الهوائية
- يحدث بعد دخول المريض المستشفى بيومين ويعتمد تحديد سبب الاصابه وبالتالي علاج هذا النوع على:
– العوامل المهيئه لحدوث المرض:
- قلة او عدم القدرة على الكحه.
- الكحول والتدخين
- المرضى ذوي المناعة المنخفضة: مرضى السكر, الفشل الكلوي, …
- وجود مرض رئوي: مثل الالتهاب الرئوي الانسدادي المزمن COPD، مرض توسع القصبات Bronchiectasis، سرطان القصبات الهوائية.
- استئصال الطحال
– مراحل المرض الباثولوجيه:
- مرحلة الاحتقان: احتقان الأوعية بدون حدوث ارتشاح في الحويصلات الرئوية.
- مرجلة التكبد الأحمر: وفيها يحدث ارتشاح داخل الحويصلات الرئوية خصوصا بكرات الدم الحمراء.
- مرحلة التكبد الرمادي: ارتشاح داخل الحويصلات خاصة بكرات الدم البيضاء مع قليل من كرات الدم الحمراء.
- مرحلة الشفاء (الانصراف): تمتص و تزال السوائل المرتشحة بخلايا الماكروفاج ( الخلايا البالعة) وانزيمات هضم البروتين.
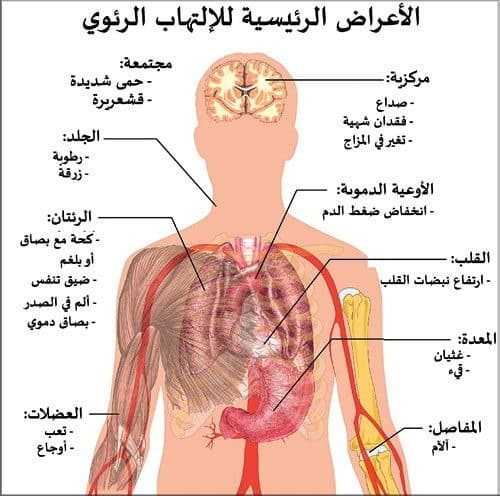
– الصورة السريرية (الإكلينيكية):
– أعراض المرض:
- أعراض حادة تشمل ( الحمى، الصداع، التوعك، فقدان الشهية )
- كحة:
- في البداية تكون جافة
- ثم يظهر البلغم باللون البني الصدئ في مرحلة التكبد الأحمر
- ويتحول إلى القوام المائي الخفيف في مرحلة الشفاء (انصراف المرض.
- صعوبة في التنفس: والتي تصل درجتها إلى حادة جدا أحيانا.
- ألم في الصدر: نغز في الصدر نتيجة التهاب الغشاء البلوري.
– علامات المرض:
- علامات عامة:
- حمى: مع أو بدون رعشة.
- تسارع ضربات القلب وزيادة معدل التنفس. ( معدل التنفس : معدل النبض = 2:1) بينما المعدل الطبيعي 4:1
- قرح ( هربس) في الشفة: خاصة مع الالتهاب الرئوي بالبكتيريا الكروية الرئوية ( نيموكوكاي)
- شحوب شديد في الوجه.
- قد يحدث ازرقاق في الحالات الشديدة.
- من الوارد حدوث الصفرة نتيجة تكسير خلايا الدم.
- العلامات الموضعية: ( الأعراض الإكلينيكية للتصلد )
- المعاينة Inspection:
- شكل الصدر: في الغالب طبيعي ،وقد يحدث بروز أحادي الجانب في حالة حدوث ارتشاح بلوري.
- الحركة التنفسية: تقل على الناحية المصابة.
- الجس Palpation:
- القصبة الهوائية: في المنتصف عادة
- تزيد الاهتزازات الصوتية المحسوسة tactile vocal fremitus TVF على الفص المصاب.
- القرع الفحصي Percussion: أصمي ( غير رنان) على الفص المصاب.
- التسمع Auscultation:
- سماع صوت تنفس قصبي على الفص المصاب.
- طقطقة (الكراكر) : خشخشه خفيفة عند الاستنشاق في بداية حدوث المرض، تزداد في شدتها مع اشتداد المرض ( مرحلة التكبد الاحمر والرمادي)
- المعاينة Inspection:
– مضاعفات المرض:
- مضاعفات عامة:
- التعفن ( اتسمم )الدموي ، وقد تحدث صددمة نتيجة هذا التعفن.
- التخثر المنتشر داخل الأوعية الدموية
- التهاب الأغشية السحائية.
- فشل متعدد في الأعضاء.
- مضاعفات في الغشاء البلوري:
- التهاب الغشاء البلوري.
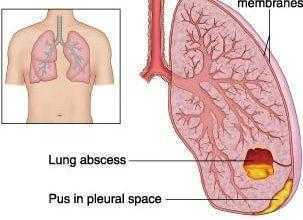
- الارتشاح البلوري.
- تجمع صديدي في الفراغ البلوري.
- مضاعفات رئوية:
- خراج رئوي.
- توسع القصبات الهوئية.
- فشل في التنفس في حالات الالتهاب العنيفة.
- التهاب رئوي غير مستجيب للعلاج نتيجة:
- علاج غير ملائم
- الميكروبات اللانمطية.
- المرضى ذوي المناعة المنخفضة.
- وجود مرض سابق في الرئة، مثل سرطان الرئة
– الفحوصات:
- أشعة عادية على الصدر:
- الاتهاب الرئوي الفصي: منطقة متجانسة العتامة محدودة بالمنطقة المصابة.
- الالتهاب القصبي الرئوي: بقع ( رقع ) وظلال منتشرة على الرئتين.
- الالتهاب الرئوي الخلالي : ( مثل الفيروسي) تظهر في شكل ظل شبكي.
- علامات المضاعفات في التصوير الاشعاعي: خراج الصدر، والارتشاح البلوري.
- الكشف عن الميكروب المسبب:
- فحص البلغم:
- اختبار الزراعة والحساسية للميكروب: صبغة جرام وغيرها من الصبغات الخاصة مثل الزيل نلسون في حالات السل.
- التحليل الميكروسكوبي: لمعرفة اذا كانت العدوى في الجهاز التنفسي العلوي (عدوى القصبة الهوائية والشعب الهوائية) أو السفلي (عدوى والتهاب الرئة):
- الخلايا الطلائية الحرشفية: ( المبطنة للتجويف الفمي ): في الالتهاب الرئوي: عددهم اقل من 10 خلايا حرشفية/ في القوة الميكروسكوبية المنخفضة, (وجود أكثر من 25 خلية طلائية حرشفية/في القوة الميكروسكوبية المنخفضة يشير الى ان العينة اختلطت بافرازات من الفم)
- الماكروفاج ( الخلايا البالعة): منشأ هذه الخلايا هو الجزء السفلي ( الطرفي) للرئة, ولذلك وجود هذا النوع من الخلايا بغض النظر عن العدد تدل على أن العينة من الجهاز التنفسي السفلي.
- كرات الدم البيضاء ( العدلات): >25 خلية/ بالقوة الميكروسكوبية المنخفضة تدل على وجود عدوى.
- الفحوصات الاجتياحية ( الجراحية) Invasive:
- اختبار مزرعة وحساسية للمضادات الحيوية للسائل البلوري.
- سحب (شفط) عينة من القصبة الهوائية
- منظار القصبات الهوائية مع غسيل الحويصلات والقصبات الهوائية لأخذ عينة منها لتحديد نوع الميكروب بها.
- خزعة رئوية (اخذ عينة من الرئة)
- فحص البلغم:
- تحليل الدم:
- كرات الدم البيضاء: زيادة تلك الكرات.
- زيادة معدل الترسيب.
- الاليكتروليت: نقص الصوديوم في حالة ميكروب الليجونيلا.
- اختبارات وظائف الكلى.
- مزرعة للدم: البكتيريا الرئوية الكروية ( نيموكوكاي) تظهر في 30 % من الحالات.
- غازات الدم الشريانية: في حالات الالتهاب الرئوي العنيف: التشبع الاكسجيني<60 مللي زئبق ، نسبة التشبع بثاني أكسيد الكربون> 50 مللي زئبق.
– علاج المرض:
- علاج ضد الميكروب المسبب بالمضادات الحيوية:
- الالتهاب الرئوي المكتسب من المجتمع: يتم تحديد نوع العلاج حسب شدة المرض على معيار كورب-65:
- المرض الخفيف والمتوسط وبدون وجود مرض اخر او نقص في تأكسج الدم: يتم علاجه ب
- اموكسيسلين فموي
- يتم اضافة مضاد حيوي من عائلة الماكروليد مثل الكلاريثروميسين لو تم حجز المريض داخل مستشفى
- في حالة التحسس ضد البنسيلين يتم استخدام: الدوكسيسيكلين او الكلاريثروميسين
- في حالة احتمالية العدوى بالبكتيريا العنقودية الذهبية Staphylococcus aureus مثل الالتهاب الرئوي بعد الانفلونزا: يتم اضافة الفلوكلوكساسيلين
- في حالة احتمالية العدوى بالميكروبات اللانمطية (الالتهاب الرئوي اللانمطي): يتم استخدام: الكلاريثروميسين
- المرض العنيف او مع وجود مرض اخر او نقص في تأكسج الدم: يتم علاجه ب
- اموكسيسيلين+كلافيولينيك من خلال الحقن الوريدي بالاضافه للكلاريثروميسين
- أو سيفيوروكزيم بالاضافه للكلاريثروميسين
- أو سيفوتاكسيم بالاضافه للكلاريثروميسين
- أو بنزيل بنيسيللين من خلال الحقن الوريدي بالاضافه للكلاريثروميسين
- أو بنزيل بنيسيللين بالاضافه للدوكسيسيكلين
- في حالة احتمالية العدوى بالسودوموناس (الزائفة) مثل ادمان الكحول ,ضعف المناعة والتهاب الشعب الهوائية المزمن: يتم استخدام واحد او اثنان (من مجموعتين مختلفتين) من المضادات الفعالة ضد السودوموناس:
- الفلوروكوينولون مثل الليفوفلوكساسين
- الكاربابينيمات مثل الإيميبينيم والميروبينم
- الأمينوجليكوزيد مثل الجنتاميسين
- الجيل الرابع من السيفالوسبورين مثل السيفيبيم والسيفبيروم
- سيفتازيديم
- بيبيراسيلين / تازوباكتام
- المرض الخفيف والمتوسط وبدون وجود مرض اخر او نقص في تأكسج الدم: يتم علاجه ب
- الالتهاب الرئوي المكتسب من المستشفى: يتوقف نوع الميكروب المسبب وبالتالي العلاج على توقيت حدوث الالتهاب الرئوي للمريض وهو في المستشفى:
- حديث: دخل المستشفى منذ أقل من 5 أيام وبدون وجود مرض اخر:
- يتم استخدام واحد من المضادات الفعالة ضد السودوموناس:
- الفلوروكوينولون مثل الليفوفلوكساسين
- الكاربابينيمات مثل الإيميبينيم والميروبينم
- الأمينوجليكوزيد مثل الجنتاميسين
- الجيل الرابع من السيفالوسبورين مثل السيفيبيم والسيفبيروم
- سيفتازيديم
- بيبيراسيلين / تازوباكتام
- يتم استخدام واحد من المضادات الفعالة ضد السودوموناس:
- متأخر: دخل المستشفى منذ أكثر من 5 أيام:
- يتم استخدام اثنان (من مجموعتين مختلفتين) من المضادات الفعالة ضد السودوموناس:
- الفلوروكوينولون مثل الليفوفلوكساسين
- الكاربابينيمات مثل الإيميبينيم والميروبينم
- الأمينوجليكوزيد مثل الجنتاميسين
- الجيل الرابع من السيفالوسبورين مثل السيفيبيم والسيفبيروم
- سيفتازيديم
- بيبيراسيلين / تازوباكتام
- بالاضافه لمضاد حيوي فعال ضد الكتيريا المقاومة للميثيسيلين: مثل الفانكوميسين أو اللينيزوليد.
- في حالة اذ كان المريض على جهاز التنفس الصناعي يتم اضافة مضاد حيوي من عائلة الماكروليد مثل الكلاريثروميسين
- يتم استخدام اثنان (من مجموعتين مختلفتين) من المضادات الفعالة ضد السودوموناس:
- حديث: دخل المستشفى منذ أقل من 5 أيام وبدون وجود مرض اخر:
- الالتهاب الرئوي المكتسب من المجتمع: يتم تحديد نوع العلاج حسب شدة المرض على معيار كورب-65:
- العلاج التدعيمي:
- استبدال السوائل والالكتيروليت المفقودة.
- التغذية من خلال الحقن الوريدي في حالات المرض العنيفة.
- التدعيم القلبي: في حالة انخفاض الضغط النورادرينالين، الدوبامين, الدبيوتامين.
- التدعيم التنفسي:
- أكسجين.
- التنفسي الميكانيكي، في حال وصول نسبة الاكسجين لاقل من 60 % أو ثاني أكسيد الكربون أكثر من 50 %.
- موسعات الشعب الهوائية ومسيلات وطاردات البلغم.
- العلاج الطبيعي المساعد للصدر.
- علاج الاعراض: المسكنات وخافضات الحرارة مثل: الباراسيتامول.
الكتاب:
دكتورة هاجر غنيم – دكتور علي يوسف
مراجعة:
دكتور علي يوسف